A contribuição do laboratório na Covid-19
*Jerolino Lopes Aquino
A pandemia da Covid-19 é uma emergência de saúde pública global. O novo Coronavírus (SARS-CoV-2) já causou infecção em mais de 21 milhões de pessoas no mundo, com mais de 770 mil óbitos desde o seu início, em dezembro de 2019. No Brasil já são 3.610.028 de casos confirmados e 114.913 óbitos (dados de 24/08/2020). O SARS-CoV-2 é um vírus identificado como a causa de um surto da doença Covid-19, detectado pela primeira vez em Wuhan-China, em dezembro de 2019.
Desde o início dos casos, a Organização Mundial de Saúde (OMS) esteve acompanhando a evolução da doença e, em 11/03/2020, foi declarado o Estado de Pandemia de Covid-19, termo usado para descrever uma situação infecciosa, que ameaça muitas pessoas ao redor do mundo, simultaneamente.
Em 20/03/2020 o Brasil declarou o reconhecimento da transmissão comunitária do Coronavírus em todo o território nacional. Como se trata de uma doença nova e, até o momento, sem vacina disponível, todos são suscetíveis a essa infecção, principalmente os profissionais dos serviços de saúde que estão na linha de frente de atendimento aos Pacientes. A Covid-19 é a doença causada pelo (SARS-CoV-2), que apresenta um quadro clínico que varia de infecções assintomáticas a quadros respiratórios graves.
Sars-CoV-2: Estrutura viral
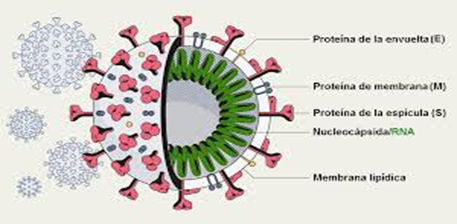
De acordo com a OMS, de 75% a 80% dos pacientes com Covid-19 apresentam sintomas leves e em torno de 15% a 20% podem requerer atendimento hospitalar, por apresentarem dificuldades respiratórias. Desses, 5% podem necessitar de um suporte para o tratamento de insuficiência respiratória, principalmente para indivíduos com comorbidades (diabetes, doenças cardiovasculares, câncer, imunossuprimidos ou vulneráveis), cujo risco de necessitar de internação e suporte ventilatório em ambiente de UTI é bem maior.
COMO SARS-COV-2 É TRANSMITIDO?
De acordo com a OMS, respaldada por estudos de epidemiologia e virologia publicados recentemente, o SARS-CoV-2 é transmitido principalmente por gotículas respiratórias (expelida durante a fala, tosse, espirro) de pessoas infectadas para outras pessoas, que estão em contato próximo (menos de 1 metro). Também pelo contato com uma pessoa infectada ou com objetos e superfícies contaminadas.
Além disso, tem-se acumulado evidências científicas do potencial de transmissão da Covid-19 por inalação do vírus por partículas de aerossóis (partículas mais leves e menores que as gotículas), especialmente a curta e média distância. (Morawaska, Milton.2020).
É importante lembrar que a transmissão por aerossóis já era considerada como alto risco em situação que comumente podem gerar essas partículas em ambientes hospitalares. Estudos clínicos demonstraram que o vírus SARS-CoV-2 se concentra em receptores específicos da mucosa nasal e oral.

PERSPECTIVAS ATUAIS NO DIAGNÓSTICO LABORATORIAL DA COVID-19
Diante do quadro que vivemos com a pandemia provocada pela Covid-19, vale lembrar que o ex-ministro da saúde Nelson Treich chegou ao Ministério da Saúde com o discurso de proceder com a Testagem em Massa, com o objetivo de controlar a doença, buscando otimizar o isolamento e reduzir os impactos econômicos. Infelizmente deixou o cargo, sem ter conseguido a aprovação dessa proposta e o problema continua sendo um dos obstáculos a ser superado mundialmente.

Para que consigamos entender a testagem em massa, teremos que entender quais são as ferramentas tecnológicas existentes hoje, envolvendo esse tema.
Os testes para Covid-19 são baseados em duas grandes metodologias: Moleculares e Sorológicos.
O RT-PCR é um teste molecular de fase aguda para Covid-19, que detecta o RNA do vírus SARS-CoV-2 nas secreções da nasofaringe por meio de Swab Nasal. Embora menos usualmente, é possível detectar o RNA viral em amostras da mucosa oral, retal e em lavado brônquico, devendo ser coletado do 1º ao 10º dia de sintomas, tendo como um período ótimo para coleta, entre o 3º e 7º dias.
Coleta: Para o teste RT-PCR
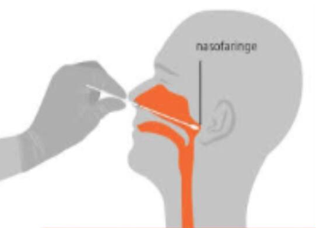
RT-PCR (do Inglês Reverse-Transcriptase Polymerase Chain Reaction), identifica o vírus no período em que está ativo no organismo, tornando possível aplicar a conduta médica apropriada. É uma metodologia diferenciada, que está disponível em poucos laboratórios no Brasil, dada a sua maior complexidade na execução, utilizando insumos importados, caros e específicos, requerendo recursos humanos especializados em técnicas moleculares. Entendemos que para conter a pandemia é fundamental ter o controle das pessoas infectadas e com potencial de transmissão, o que significa testar muito mais do que o Brasil faz hoje. A capacidade de processamento dos testes e a baixa coleta na maior parte do Brasil dificultam os avanços nas testagens.
Os Laboratórios Públicos e Privados do Brasil realizam, em média, 60.000 testes moleculares por dia o que é muito pouco para atingir uma imunidade comunitária (imunidade de rebanho).
Apesar de o RT-PCR ser um teste Padrão ouro com sensibilidade acima de 80% e com 100% de especificidade, torna-se importante ressaltar que existem fatores pré-analíticos que afetam os resultados, como:
- Coleta da nasofaringe muito precoce ou tardia;
- Amostra muito diluída;
- Estabilização da amostra (o Swab é estável até 72h refrigerado);
- Imprecisão na coleta (tem que ser desconfortável para o paciente);
- Deixar de congelar quando precisar garantir maior período para realizar o exame.
TESTES SOROLÓGICOS:
O teste Sorológico é diferente do RT-PCR, pois verifica a resposta imunológica do organismo em relação ao vírus através de detecção de anticorpos IGA, IGM e IGG em pessoas que foram expostas ao SARS-CoV-2 em amostras sanguíneas.
Para que o teste tenha maior sensibilidade, é recomendado que seja realizado pelo menos 10 dias após o início dos sintomas. Isso se deve ao fato de que a produção de anticorpos no organismo só ocorre depois de um período mínimo após a exposição ao vírus.
Portanto, realizar o teste de sorologia fora do período indicado pode resultar num falso negativo. Essa afirmativa vem ao encontro da necessidade de que esses exames sejam indicados e prescritos através de solicitação médica.
Ressaltando que na Covid-19, temos uma heterogeneidade de anticorpos cujas pesquisas apontam que alguns indivíduos só realizarão soro-conversão após 60 dias, enquanto outros, sequer produzirão anticorpos.
Recentemente dois estudos foram publicados na revista Science e Nature, para demonstrar que parte da população tem proteínas que reconhecem o causador da Covid-19, sem jamais ter entrado em contato com o vírus.
Ao mesmo tempo, há pacientes que testaram positivo para SARS-CoV-2 e não desenvolveram anticorpos.
Informações científicas esclarecem que o organismo desenvolve outras maneiras de proteger quem foi exposto à doença, uma vez que nem todas as pessoas desenvolvem anticorpos após a exposição ao vírus ou imunização através de vacinas.
O organismo tem outros mecanismos para fazer a resposta imune, sendo uma delas a produção de um grupo de células T (imunidade celular).
Isso poderia explicar mais um dos mistérios da doença: porque determinados indivíduos parecem mais resistentes ao vírus, seja não desenvolvendo a enfermidade, seja tendo sintomas mais brandos, ou ainda tornando assintomáticos, mesmo com diagnóstico confirmado.
Recentemente a ANS incorporou, de forma extraordinária ao ROL de Procedimentos e Eventos em Saúde, os testes sorológicos para detectar a presença de anticorpos produzidos pelo organismo após exposição ao novo Coronavirus. A decisão foi tomada após uma análise técnica das evidências científicas disponíveis e amplo debate sobre o tema com o setor regulado e a sociedade.
TESTES RÁPIDOS:
Estão disponíveis no mercado dois tipos de testes rápidos, sendo eles o de antígeno, que detectam proteínas na fase de atividade da infecção e o de anticorpos, que identificam uma resposta imunológica do organismo em relação ao vírus. São testes que carecem de validação para uso na rotina, por apresentarem baixa sensibilidade, tendo vantagem de obter resultados rápidos, podendo contribuir com as decisões médicas. Entendo que, com a disponibilidade das metodologias moleculares e sorológicas disponíveis nas redes Públicas e Privadas, com incremento da produção nacional de Kits utilizados nas testagens e o volume de máquinas automatizadas disponíveis no mercado nacional, com apoio do governo, sociedade e empresários e com uma efetiva coordenação e gestão poderemos ampliar sensivelmente a testagem diária no Brasil, possibilitando reconhecer os números de pessoas doentes e infectadas, buscando alcançar a imunidade comunitária para traçar medidas mais efetivas que irão contribuir no controle da doença, na otimização do isolamento social e, consequentemente, reduzir os impactos na economia.
*Jerolino Lopes Aquino é bioquímico, graduado pela Universidade Federal de Goiás, professor titular de Parasitologia Médica da Faculdade de Ciências Médicas da Universidade Federal de Mato Grosso (Aposentado), pós-graduado em Gestão de Laboratório pela Sociedade Brasileira de Análises Clínicas do Rio de Janeiro. Membro da Comissão Científica na Área de Parasitologia Clínica da Sociedade Brasileira de Análises Clínicas (SBAC-RJ), especialista em Análises Clínicas pela (SBAC-RJ), presidente da Sociedade Brasileira de Análises Clínicas (SBAC-RJ), Gestão (2015-2016) e diretor do Laboratório Carlos Chagas/Sabin Cuiabá – MT.




